Il Blocco del quadrato dei lombi
L’argomento della newsletter di questo mese è dedicato al blocco del muscolo quadrato dei lombi. Tale blocco rappresenta “croce e delizia” di ogni locoregionalista per il suo grado di difficoltà (blocco advanced) e per le sue potenzialità antalgiche. Sono passati già 15 anni da quando Raphael Blanco, in occasione del Congresso Europeo ESRA 2007, descrisse un nuovo approccio ecoguidato al margine laterale del muscolo quadrato dei lombi, definendolo QL1. Da allora sono poi stati descritti e studiati altri nuovi approcci al muscolo quadrato dei lombi (QL2, QL3) fino ad arrivare all’attuale e recente nomenclatura validata dall’ ASRA/ESRA Delphi Consensus Study.
In questa newsletter affronteremo: Anatomia, Sonoanatomia, Tecnica di blocco, Complicanze. Da non perdere i consigli pratici (pillole di ALR), video e articoli di approfondimento.
Anatomia
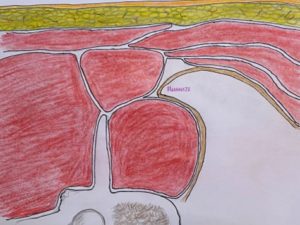
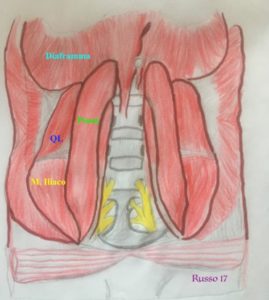
Il Quadrato dei lombi (QL) è un muscolo della parete addominale posteriore, localizzato dorsalmente al muscolo psoas. Esso origina caudalmente dalla cresta iliaca e si inserisce alla metà mediale del margine inferiore della dodicesima costa, medialmente, tramite quattro piccoli tendini si inserisce agli apici dei processi traversi delle prime quattro vertebre lombari. Esso è spesso a livello lombare, assottigliandosi carnalmente, ciò spiega perché, ecograficamente, a livello di L4 si ottiene la migliore immagine ecografica. Il QL è in rapporto posteriormente con i muscoli Erettore della spina e latissimus dorsi, lateralmente continua con i tre muscoli della parete addominale anteriore (Obliquo Esterno, Obliquo Interno e Trasverso). Esso, inoltre è avvolto dalla Fascia Toracolombare(TLF) costituita da tessuto connettivo sia aponeurotico che fasciale. La TLF fornisce un retinacolo per la muscolatura paraspinale della regione lombare, è una parte fondamentale della “cintura miofasciale” che circonda la parte inferiore del busto, svolge quindi un ruolo importante nella postura e nel trasferimento del carico tra i muscoli del tronco e la colonna vertebrale. La TLF è costituita da tre strati: anteriore, medio e posteriore. Utilizzando questo modello a tre strati, il QL è situato anteriormente allo strato intermedio, separato dal muscolo psoas dallo strato anteriore. Gli strati posteriore e medio della TLF si fondono lateralmente per formare il rafe laterale, che è un intreccio di tessuto
Raffigurazione dei muscoli della parete addominale posteriore. QL: muscolo quadrato dei lombi
connettivo che si unisce ai muscoli traverso e obliquo interno. Lo strato intermedio è costituito da più strati fasciali e si attacca ai processi traversi delle vertebre. Sulla superficie anteriore del muscolo quadrato dei lombi decorrono i nervi sottocostale, ileoipogastrico e ileoinguinale; tali nervi sono coperti dalla fascia trasversalis(TF) e in questa zona si trova uno strato di tessuto connettivo lasso extraperitoneale: il grasso perirenale. La TF, quindi, riveste la superficie anteriore dei muscoli psoas e quadrato dei lombi e la superficie interna del muscolo traverso dell’addome, separandolo dal peritoneo parietale. La TF continua cranialmente con la fascia endotoracica, tale continuità avviene dorsalmente al diaframma attraverso il legamento arcuato mediale e laterale e lo hiatus aortico e permette la comunicazione tra spazio paravertebrale toracico e lombare. Di conseguenza iniettando l’anestetico locale nel piano fasciale tra muscolo quadrato dei lombi e psoas a livello lombare, si verificherà la diffusione craniale verso lo spazio paravertebrale toracico, attraverso il corridoio fasciale di questi due muscoli.
SonoAnatomia
Per la visualizzazione ecografia e l’identificazione del muscolo QL è utile ricorrere al “segno del trifoglio” (Shamrock Sign) messo a punto da Axel Sauter. Con il paziente in decubito laterale, si posiziona una sonda convex (2-6 MHz) sulla linea ascellare media tra la cresta iliaca e l’arcata costale, secondo un piano trasversale. Si ricerca l’ombra acustica del processo trasverso (che rappresenta lo stelo del trifoglio) con il relativo corpo vertebrale e successivamente i muscoli erettore della spina posteriormente, psoas anteriormente e QL lateralmente ( che rappresentano i tre petali). Nella ricerca del processo trasverso e corpo vertebrale, può essere utile immaginarli come un pugno con il pollice rivolto verso l’alto oppure la testa di un coniglio.
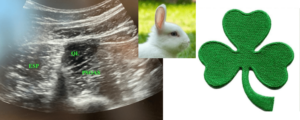
Sonoanatomia del QL. Da notare i tre muscoli che compongono il trifoglio e l’ombra acustica del processo trasverso e corpo vertebrale simbolicamente rappresentata dal segno del coniglio o del pollice verso l’alto. ESP: Erettore della Spina, QL: Quadrato dei lombi
QLB Laterale (QL1)
Il QLB Laterale può essere eseguito anche in posizione supina. La sonda convex è posizionata sulla linea ascellare media secondo un piano trasversale, superiormente alla cresta iliaca. Si individuano i muscoli della parete addominale anteriore (obliquo esterno, obliquo interno e trasverso) successivamente si sposta la sonda posteriormente fino a visualizzare l’aponeurosi posteriore del muscolo trasverso dell’addome. Il target è al di sotto dell’aponeurosi ma superficialmente alla fascia trasversale, al margine laterale del quadrato dei lombi. L’ago (21G, 100 mm) è inserito in plane in direzione anteromediale o mediolaterale. Dopo aver ottenuto la conferma della corretta posizione tramite l’iniezione di piccoli boli di soluzione fisiologica, si iniettano 10 ml di anestetico a concentrazione anestetiche o analgesiche. Il principale effetto è legato al blocco dei nervi ileoipogastrico, ileoinguinale e sottocostale.
QLB Posteriore (QL2)
Il QLB posteriore può essere eseguito anche in posizione supina. Come per il QL Laterale la sonda convex è posizionata sulla linea ascellare media secondo un piano trasversale, superiormente alla cresta iliaca. Si individuano i muscoli della parete addominale anteriore (obliquo esterno, obliquo interno e trasverso) successivamente si sposta la sonda posteriormente seguendo il muscolo obliquo esterno fino al punto in cui termina sul QL (segno dell’uncino), si individua lo strato intermedio della fascia toracolombare rappresentato da una linea iperecogena posta tra il muscolo QL e Latissimus Dorsi. L’ago (21G, 100 mm) è inserito in plane in direzione anteroposteriore con la visualizzazione continua in ecoguida della punta fino ad arrivare al piano fasciale target, rappresentato dallo strato intermedio della fascia toracolombare. Può essere di fondamentale ausilio l’iniezione di piccoli boli di soluzione fisiologica, che aiutano a determinare la posizione della punta dell’ago, se non ben visualizzabile, e a verificare la corretta apertura del piano fasciale con il relativo spread dell’anestetico. L’effetto principale è legato alla diffusione dell’anestetico verso lo spazio paravertebrale con una copertura dermatomerica da T6 a L1, altro effetto può essere attribuito alla ricca innervazione della fascia toracolombare (nocicettori, meccanocettori e fibre nervose simpatiche) sula quale agirebbe l’anestetico locale, bloccando le afferente simpatiche e migliorando il controllo del dolore.
QLB Anteriore (QL3) o (TQL)
Il QLB anteriore, messo a punto da Jens Borglum, e chiamato anche QLB transmuscolre(TQL), può essere eseguito solamente in decubito laterale, col lato da bloccare verso l’alto. La sonda convex è posizionata sul fianco del paziente secondo un piano trasversale, superiormente alla cresta iliaca. Si individua il muscolo QL secondo il segno del trifoglio (Shamrock) precedentemente descritto. Il target del blocco è il piano fasciale tra i muscoli QL e Psoas.
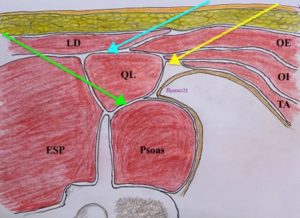
Raffigurazione del target dei tre QLB: QLB Anteriore (Verde), QLB laterale (giallo), QLB posteriore (azzurro). ESP: Erettore della Spina, QL: Quadrato dei lombi, LD: Latissimus Dorsi, OE: Obliquo esterno, OI: Obliquo interno, TA: Trasverso dell’addome
L’ago (21G, 100 mm) è inserito in plane in direzione posteroanteriore, la punta attraversa il muscolo QL e raggiunge il piano fasciale target. Come accennato precedentemente può essere di fondamentale ausilio l’iniezione di piccoli boli di soluzione fisiologica, che aiutano a determinare la posizione della punta dell’ago, se non ben visualizzabile, e a verificare la corretta apertura del piano fasciale con il relativo spread dell’anestetico. Quest’ultima fase è fondamentale per la corretta esecuzione del blocco, poiché se la punta dell’ago supera il piano fasciale target, penetrando nello psoas, si otterrà la diffusione dell’anestetico verso il plesso lombare e di conseguenza il suo blocco. Secondo l’approccio anteriore di Borglum, l’anestetico dovrebbe diffondere cranialmente al sito di iniezione nel piano fasciale tra psoas e QL, che assieme alla fascia trasversale, funge da viatico verso lo spazio paravertebrale toracico, con l’obiettivo di realizzare un’ analgesia somatica e viscerale da T4 a L1.
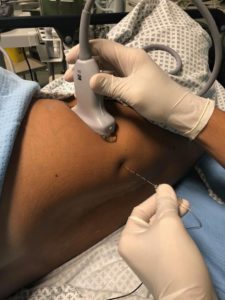
Posizionamento (decubito laterale) ed esecuzione del QL Anteriore. Da notare l’allineamento ago-sonda
Dosi e volumi
Essendo il QLB un blocco di fascia, è necessario iniettare un ampio volume di anestetico (20-30 ml) per ottenere un blocco efficace. Ciò implica la riduzione della concentrazione di anestetico locale anche in considerazione della ricca vascolarizzazione della fascia toracolombare: è maggiore il rischio di assorbimento e quindi di LAST(Tossicità sistemica da anestetico locale). La dose di anestetico locale è calcolata in base al peso del paziente per evitare che si ecceda la massima dose consentita (2-3mg/kg) e considerando che solitamente il blocco è bilaterale. Le concentrazioni di anestetico locale saranno quindi analgesiche: Ropivacaina 0,2% – 0,5%, Levobupivacaina: 0,125% – 0,25% – 0,375%.
Indicazioni
- Chirurgia Addominale: laparotomia, laparoscopia, resezione intestinale
- Urologia: prostatectomia, nefrectomia, trapianto renale
- Ginecologia: isterectomia, taglio cesareo
- Ortopedia: chirurgia dell’anca
Complicanze
Oltre alla LAST le complicanze principali son legate alla mancata visualizzazione della punta dell’ago, con il rischio di puntura inavvertita di anse intestinali, rene, milza, fegato. Da considerare la paralisi del nervo femorale dopo QL anteriore legata all’iniezione di anestetico in prossimità del plesso lombare. Data la ricca vascolarizzazione di questa zona, la presenza delle arterie lombari, la profondità del blocco, la prossimità dello spazio paravertebrale, si sconsiglia l’esecuzione nei pazienti con alterazioni della coagulazione.
Quale tipo di QLB è migliore?
Attualmente, in letteratura, abbiamo a disposizione pochi dati che ci permettono di confrontare i 3 tipi di QLB in termini di efficacia e sicurezza. Sicuramente possiamo affermare che il QLB anteriore è un blocco “advanced”, necessita di essere eseguito solo in mani esperte e può essere eseguito solo in decubito laterale per ovvi motivi anatomici. Il QLB posteriore può essere eseguito anche in posizione supina e appare un blocco più superficiale, quindi con migliore risoluzione ecografica, e più sicuro, per l’interposizione del QL tra il punto di iniezione e lo spazio peritoneale. Entrambi dovrebbero coprire oltre alla componente somatica, anche quella viscerale. Ciò non avviene per il QL laterale che copre esclusivamente il dolore somatico.
Per ulteriori approfondimenti, esperienze e consigli pratici sul QLB, si invitano tutti i colleghi a partecipare al prossimo congresso Nazionale ESRA Italian Chapter che si terrà a Perugia dal 17 al 19 Novembre 2022.
Articoli consigliati
- Elsharkawy H, El-Boghdadly K, Barrington M. Quadratus lumborum block: anatomical concepts, mechanisms, and techniques. Anesthesiology2019; 130:322–35. https://doi.org/10.1097/ALN.0000000000002524
- Børglum J, Jensen K, Moriggl B, et al. Ultrasound-guided transmuscular quadratus lumborum blockade. BJA: British J Anesth. 2013;111(Suppl.). https://doi.org/10.1093/bja/el_9919
- Uppal V, Retter S, Kehoe E, McKeen DM. Quadratus lumborum block for postoperative analgesia: a systematic review and meta-analysis. Can J Anaesth 2020;67:1557-75. https://doi.org/10.1007/s12630-020-01793-3.
- Willard FH, Vleeming A, Schuenke MD, et al. The thoracolumbar fascia: anatomy, function and clinical considerations. J Anat. 2012;221:507–36. https://doi.org/10.1111/j.1469-7580.2012.01511.x
- Karmakar MK, Gin T, Ho AM. Ipsilateral thoraco‐lumbar anaesthesia and paravertebral spread after low thoracic paravertebral injection. Br J Anaesth 2001;87:312–6. https://doi.org/10.1093/bja/87.2.312
- Kariem El-Boghdadly, Morné Wolmarans, Angela D Stengel, et al.Standardizing nomenclature in regional anesthesia: an ASRA-ESRA Delphi consensus study of abdominal wall, paraspinal, and chest wall. RAPM 2021;46:571-580. http://dx.doi.org/10.1136/rapm-2020-102451
